
La malattia di parkinson 🏃 non solo movimento
La malattia di Parkinson (MP) o Parkinson Disease è una sindrome extrapiramidale neurodegenerativa a evoluzione progressiva. Il primo a descriverne le caratteristiche cliniche fu il medico inglese James Parkinson nel 1817.
📊 Cosa ci dicono i dati?
Studi epidemiologici recenti attestano che la prevalenza e l’incidenza della malattia in Europa si aggirano attorno ai 108–257/100000 e 11–19/100000 casi l’anno1, interessa principalmente gli over 60 e presenta un rapporto maschi:femmine di 2:1. Tali stime aumentano con l’allungamento dell’aspettativa di vita, conferendo alla MP il secondo posto tra i disturbi neurodegenerativi più diffusi al mondo, solo dopo la malattia di Alzheimer.
L’eziologia è multifattoriale e riconducibile all’interazione tra fattori genetici e ambientali. A livello cerebrale si osserva una degenerazione delle strutture sottocorticali note come gangli della base (in particolare, depigmentazione che interessa la pars compacta della substantia nigra) che sottendono il controllo volontario e la coordinazione dei movimenti. Alterazioni a carico di queste aree si associano a un deficit nella produzione di dopamina, uno dei principali neurotrasmettitori cerebrali.
⚕ Come avviene la diagnosi?
️L’esame obiettivo neurologico (EON) documenta tipicamente sintomi motori quali tremore a riposo, rigidità, bradicinesia e instabilità posturale. L’esordio è spesso asimmetrico e a carico degli arti superiori2.
E’ importante osservare come tali cambiamenti interessino anche la mimica facciale: le espressioni del volto che veicolano emozioni, sia spontanee che volontarie, sono ridotte in questi pazienti e danno luogo ad amimia. Inoltre, negli ultimi anni, è stata coniata l’espressione facial bradykenesia per indicare il rallentamento e riduzione dell’ampiezza dei movimenti del volto legata ad una diffusa degenerazione dei nuclei della base unitamente ad altre strutture della corteccia cerebrale e del tronco encefalico3.
I pazienti avrebbero difficoltà sia a produrre che a riconoscere le emozioni veicolate dal volto4, con evidenti ripercussioni nelle interazioni sociali quotidiane.
Il profilo neuropsicologico
Sul piano neuropsicologico, sono riscontrabili alterazioni non motorie a carico di cognizione, affettività e comportamento: oltre al deficit di riconoscimento/produzione di emozioni, si osservano alterazioni sul piano esecutivo-attentivo e visuo-costruttivo che possono anticipare anche di 7-9 anni la diagnosi di malattia5.
 |
|---|
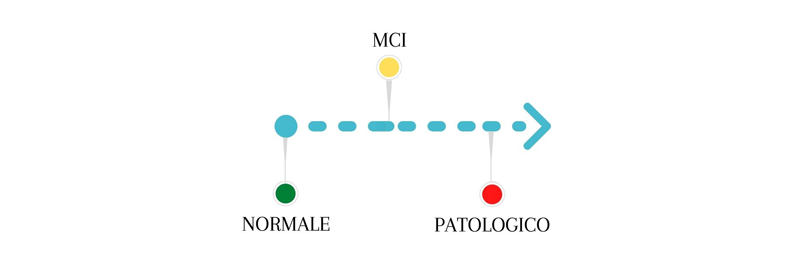
Il profilo cognitivo si colloca lungo un continuum che va da un quadro di normalità ad una franca demenza; al centro troviamo il decadimento cognitivo lieve (Mild Cognitive Impairment), una zona grigia intermedia che può evolvere o meno in demenza. L’assessment neuropsicologico evidenzia deficit di attenzione, fluenza verbale e flessibilità mentale unitamente ad apatia, ansia, depressione6 e discontrollo degli impulsi7. La valutazione di questi pazienti può essere resa altresì difficoltosa da un rallentamento globale nello svolgimento delle prove.
Quale trattamento?
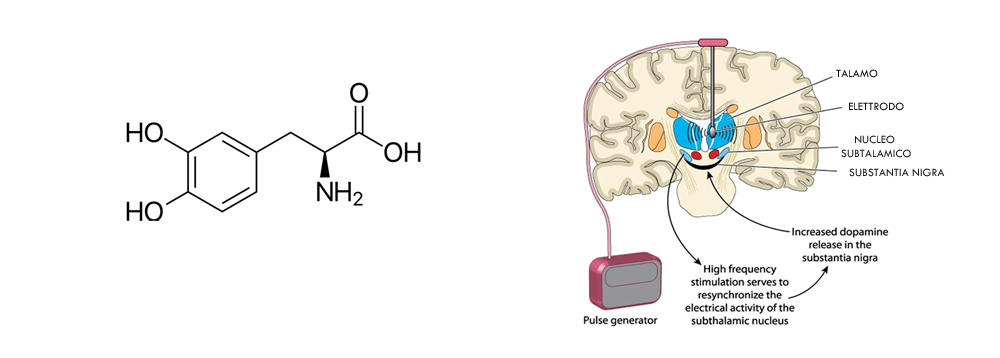
A livello motorio, il trattamento di base è farmacologico e prevede la somministrazione di un composto chimico dopa precursore della dopamina (L-dopa). La L-dopa non rallenta il decorso della malattia ma aiuta ad alleviarne i sintomi. In caso di MP in stadio avanzato con buona responsività alla L-dopa si può valutare un intervento neurochirurgico di Deep Brain Stimulation per stimolare alcune strutture cerebrali sottocorticali coinvolte nel movimento; questo intervento richiede un profilo neuropsicologico nella norma.
 |
|---|
Interventi di training cognitivo8 e stimolazione magnetica transcranica (tDCS)9 svolti nel contesto di trial clinici randomizzati sono incoraggianti (migliore plasticità sinaptica e neurogenesi) ma più controverse sono le evidenze per affettività e comportamento, dove è preferibile imposare un percorso di psicoterapia (es. cognitivo-comportamentale) rivolta sia a* paziente che a* caregiver10 11.
-
Balestrino, R. and Schapira, A. (2020), Parkinson disease. Eur J Neurol, 27: 27-42. https://doi.org/10.1111/ene.14108 ↩︎
-
Monje, M.H., Sánchez-Ferro, Á., Pineda-Pardo, J.A., Vela-Desojo, L., Alonso-Frech, F. and Obeso, J.A. (2021), Motor Onset Topography and Progression in Parkinson’s Disease: the Upper Limb Is First. Mov Disord, 36: 905-915. https://doi.org/10.1002/mds.28462 ↩︎
-
Bologna, M., Fabbrini, G., Marsili, L., Defazio, G., Thompson, P. D., & Berardelli, A. (2013). Facial bradykinesia. Journal of neurology, neurosurgery, and psychiatry, 84(6), 681–685. https://doi.org/10.1136/jnnp-2012-303993 ↩︎
-
Livingstone, S. R., Vezer, E., McGarry, L. M., Lang, A. E., & Russo, F. A. (2016). Deficits in the mimicry of facial expressions in Parkinson’s disease. Frontiers in Psychology, 7, Article 780. ↩︎
-
Gonzalez-Latapi, P., Bayram, E., Litvan, I., & Marras, C. (2021). Cognitive Impairment in Parkinson’s Disease: Epidemiology, Clinical Profile, Protective and Risk Factors. Behavioral sciences (Basel, Switzerland), 11(5), 74. https://doi.org/10.3390/bs11050074 ↩︎
-
Wen, M. C., Chan, L. L., Tan, L. C., & Tan, E. K. (2016). Depression, anxiety, and apathy in Parkinson’s disease: insights from neuroimaging studies. European journal of neurology, 23(6), 1001–1019. https://doi.org/10.1111/ene.13002 ↩︎
-
Martini, A., Dal Lago, D., Edelstyn, N., Grange, J. A., & Tamburin, S. (2018). Impulse Control Disorder in Parkinson’s Disease: A Meta-Analysis of Cognitive, Affective, and Motivational Correlates. Frontiers in neurology, 9, 654. https://doi.org/10.3389/fneur.2018.00654 ↩︎
-
Leung, I. H., Walton, C. C., Hallock, H., Lewis, S. J., Valenzuela, M., & Lampit, A. (2015). Cognitive training in Parkinson disease: A systematic review and meta-analysis. Neurology, 85(21), 1843–1851. https://doi.org/10.1212/WNL.0000000000002145 ↩︎
-
Suarez-García, D., Grisales-Cárdenas, J. S., Zimerman, M., & Cardona, J. F. (2020). Transcranial Direct Current Stimulation to Enhance Cognitive Impairment in Parkinson’s Disease: A Systematic Review and Meta-Analysis. Frontiers in neurology, 11, 597955. https://doi.org/10.3389/fneur.2020.597955 ↩︎
-
Okai, D., Askey-Jones, S., Samuel, M., O’Sullivan, S. S., Chaudhuri, K. R., Martin, A., Mack, J., Brown, R. G., & David, A. S. (2013). Trial of CBT for impulse control behaviors affecting Parkinson patients and their caregivers. Neurology, 80(9), 792–799. https://doi.org/10.1212/WNL.0b013e3182840678 ↩︎
-
Reynolds, G. O., Saint-Hilaire, M., Thomas, C. A., Barlow, D. H., & Cronin-Golomb, A. (2020). Cognitive-Behavioral Therapy for Anxiety in Parkinson’s Disease. Behavior Modification, 44(4), 552–579. https://doi.org/10.1177/0145445519838828 ↩︎